Hiểu đúng về bệnh Whitmore và cách phòng bệnh
Sáng 19/9/2023, ông Lê Đăng Khoa, Giám đốc Bệnh viện Nhi Thanh Hóa cho biết, bệnh nhi mắc bệnh Whitmore ở xã Tiên Trang, huyện Quảng Xương đã tử vong dù được các bác sĩ tích cực chăm sóc, chữa trị. Trước đó, vào tháng 11/2022, tại Thanh Hóa cũng đã ghi nhận 2 bệnh nhân mắc Whitmore, trong đó trường hợp ở thị xã Nghi Sơn cũng đã tử vong trong tình trạng suy đa tạng, sốc nhiễm khuẩn, hoại tử ruột.
Bệnh Whitmore
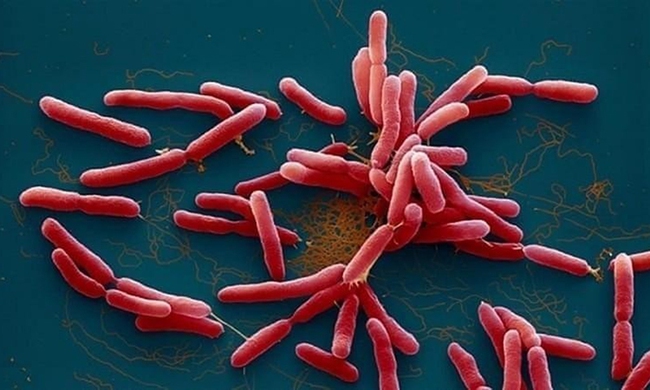
Bệnh Whitmore (tên gọi khác là bệnh Melioidosis) do vi khuẩn Burkholderia pseudomallei gây ra. Căn bệnh này có thể sẽ trở nên rất nguy hiểm nếu không được nhận biết đúng và điều trị kịp thời.
Vi khuẩn B. pseudomallei sống trong đất, nước bị nhiễm khuẩn, đặc biệt là những vùng ngập úng sau lũ lụt. Vi khuẩn xâm nhập vào cơ thể chủ yếu qua da khi lội trong nước, bùn thời gian dài hoặc có vết thương hở tiếp xúc trực tiếp với đất, nước bị nhiễm vi khuẩn. Hiện chưa có bằng chứng về việc lây truyền vi khuẩn từ người sang người hoặc từ động vật sang người và không lây lan thành dịch lớn.
Ảnh minh họa
Vi khuẩn gây bệnh Whitmore có độc tính cao hơn một số vi khuẩn khác. Bệnh thường gặp ở người có miễn dịch suy giảm, đang mắc các bệnh mạn tính như tiểu đường, gan, thận nên diễn biến bệnh thường phức tạp, nặng nề hơn, có thể gây tử vong nếu không được chẩn đoán và điều trị kháng sinh phù hợp...
Bệnh Whitmore khó chẩn đoán, hay nhầm sang viêm phổi, lao phổi, áp-xe cơ, nhiễm trùng huyết do các vi khuẩn khác như tụ cầu, liên cầu…
Theo PGS, TS Đỗ Duy Cường, Giám đốc Trung tâm Bệnh nhiệt đới Bệnh viện Bạch Mai, bản chất của vi khuẩn này không gây ra dịch bệnh mà nó gây ra các ca bệnh tản phát nhưng dẫn tới những bệnh cảnh lâm sàng rất nặng nề. Thí dụ như nhiễm trùng huyết, tổn thương tại chỗ và đặc biệt là tổn thương vào phổi (virus này gây ra tổn thương ở phổi giống như là tụ cầu của bệnh lao) nên làm cho các bác sĩ dễ nhầm lẫn về chẩn đoán.
Và các biểu hiện lâm sàng hay gặp về bệnh Whitmore
Viêm phổi là thể bệnh hay gặp nhất, có biểu hiện lâm sàng giống với các viêm phổi mắc phải trong cộng đồng do các căn nguyên khác. Bệnh nhân có sốt cao, sốt rét run, ho đờm mủ. Tổn thương có thể tiến triển thành viêm phổi hoại tử dẫn đến suy hô hấp, sốc nhiễm khuẩn.
Nhiễm khuẩn huyết cũng là thể bệnh hay gặp, có thể không xác định được đường vào, dễ diễn biến thành sốc nhiễm khuẩn, suy đa phủ tạng gây tử vong.
Áp xe hoặc viêm mủ tuyến mang tai.
Ảnh: Internet
Các biểu hiện lâm sàng ít gặp hơn gồm:
Ổ áp xe trong ổ bụng: áp xe gan, áp xe lách, áp xe cơ thắt lưng chậu.
Da và mô mềm: tổn thương đa dạng không đặc hiệu như loét da, áp xe dưới da, mụn mủ rải rác, viêm mô tế bào, viêm cân mạc, áp xe cơ.
Thận tiết niệu: Viêm thận bể thận, viêm tiền liệt tuyến, áp xe tiền liệt tuyến.
Xương khớp: Viêm tủy xương, viêm khớp nhiễm trùng.
Thần kinh: viêm màng não mủ, áp xe não, viêm màng não – tủy.
Tim mạch: viêm màng ngoài tim, phình mạch.
Viêm hạch bạch huyết.
Tại da, tổn thương là các u hạt, loét da khó lành.
Đối với trẻ em, các bác sĩ cho biết thể bệnh viêm phổi, nhiễm khuẩn huyết có thể xảy ra nhưng không thường xuyên. Ngược lại, thường gặp các tổn thương da hoặc viêm mủ, áp xe tuyến mang tai.
Các chuyên gia truyền nhiễm cho biết, điều quan trọng nhất là bác sĩ điều trị khi phát hiện bệnh nhân có những biểu hiện của bệnh Whitmore phải nghĩ đến bệnh để làm xét nghiệm, điều trị đúng kháng sinh. Chẩn đoán xác định bằng nuôi cấy máu và các dịch ổ áp-xe xác định vi khuẩn Whitmore.
Nếu không được điều trị đúng liều, đúng phác đồ và theo dõi sát sao, bệnh dễ tái phát, sức khỏe suy kiệt dần và nguy cơ tử vong.
Theo khuyến cáo của bác sĩ, Whitmore là bệnh chưa có vaccine phòng ngừa. Do vậy, để phòng bệnh, người dân nên giữ gìn vệ sinh thân thể, chăm sóc sức khỏe. Nếu cơ thể bị trầy xước, cần xử lý cẩn thận vết thương. Nếu có biểu hiện bất thường nên đi khám sớm tại các cơ sở y tế.
Bộ Y tế khuyến cáo người dân chủ động phòng bệnh Whitmore
1. Đảm bảo vệ sinh cá nhân, thường xuyên rửa tay với xà phòng và nước sạch, đặc biệt là trước và sau khi chế biến thức ăn, sau khi đi vệ sinh, sau khi đi làm ruộng, trước khi ăn.
2. Thực hiện ăn chín, uống nước đun sôi để nguội, đảm bảo vệ sinh an toàn thực phẩm; không giết mổ, ăn thịt động vật, gia súc, gia cầm bị ốm chết.
3. Hạn chế tiếp xúc trực tiếp với đất, nước bẩn, đặc biệt tại những nơi bị ô nhiễm nặng. Không tắm gội, bơi, ngụp lặn ở các ao, hồ, sông tại/ gần nơi bị ô nhiễm.
4. Sử dụng đồ bảo hộ lao động (giày, ủng, găng tay…) đối với những người thường xuyên làm việc ngoài trời, tiếp xúc với đất và nước bẩn.
5. Khi có vết thương hở, vết loét hoặc vết bỏng cần tránh tiếp xúc với đất hoặc nước có khả năng bị ô nhiễm. Nếu bắt buộc phải tiếp xúc thì sử dụng băng chống thấm và cần được rửa sạch đảm bảo vệ sinh.
6. Những người có bệnh nền như tiểu đường, bệnh gan, thận, phổi mạn tính, suy giảm miễm dịch … cần được chăm sóc, bảo vệ các tổn thương để ngăn ngừa nhiễm khuẩn.
7. Khi nghi ngờ nhiễm bệnh cần đến cơ sở y tế để được tư vấn, khám phát hiện và điều trị kịp thời.